Medicare将于7月启动减肥药覆盖试点计划:每月50美元共付额
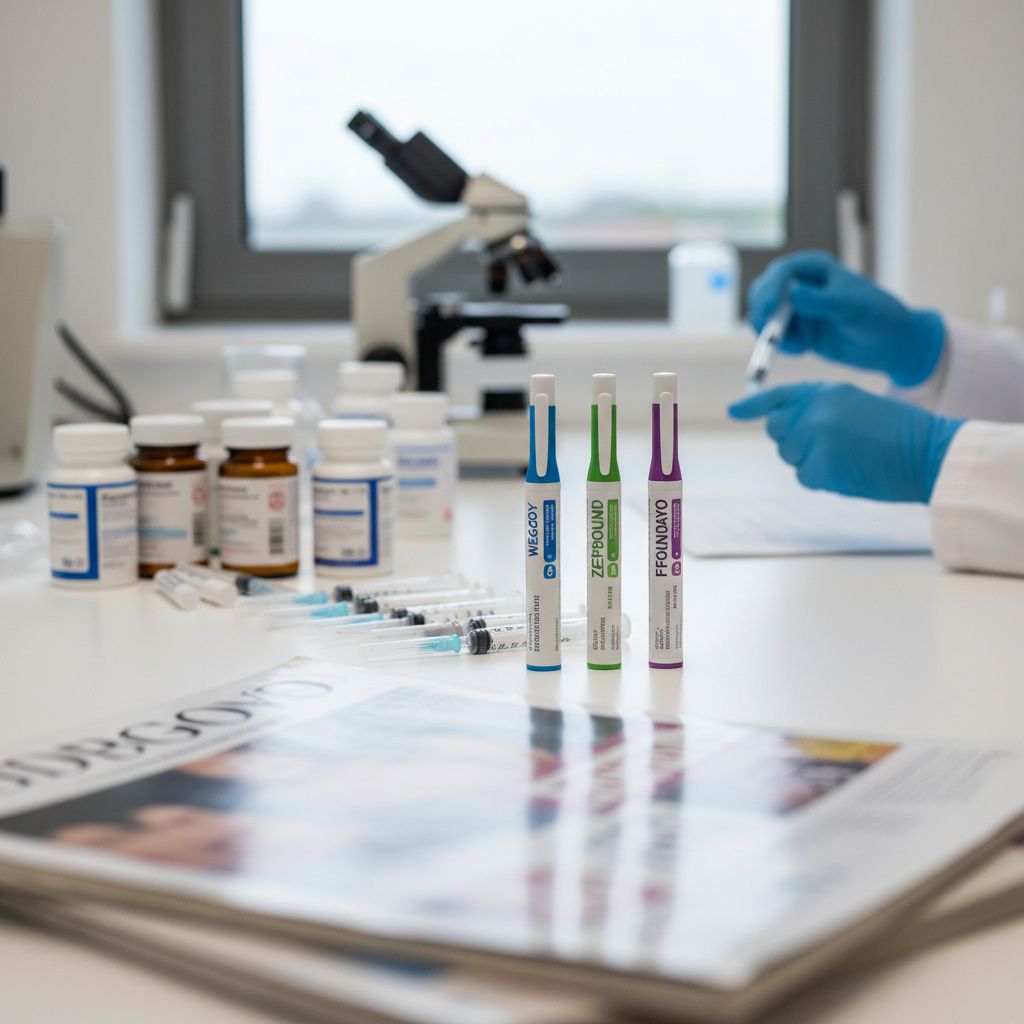
美国联邦医疗保险(Medicare)将于今年7月推出一项全新的减肥药物覆盖选项,符合条件的受益人每月仅需支付50美元共付额即可获得Wegovy、Zepbound和Foundayo等GLP-1类减肥药物。这项名为Medicare GLP-1 Bridge的试点计划由美国医疗保险和医疗补助服务中心(CMS)宣布,将从2026年7月1日运行至2027年12月31日,旨在为未来可能的长期计划搭建桥梁。
对于Medicare而言,此举标志着重大政策转向。长期以来,联邦法律禁止Medicare覆盖单纯用于减肥的治疗药物。CMS此次通过试点计划的形式,首次将减肥药物纳入Medicare Part D处方药计划覆盖范围,但仅限于短期试点。KFF(凯撒家庭基金会)的Medicare政策专家朱丽叶·库班斯基(Juliette Cubanski)表示:“每月50美元听起来是个很好的交易,尤其是与通过TrumpRx或其他折扣计划支付的价格相比。但对于习惯了5或10美元共付额的受益人来说,50美元可能仍是重大的财务障碍。”
GLP-1类药物如Wegovy和Zepbound在减重方面效果显著,但如果没有保险覆盖,价格昂贵。目前无保险情况下的现金价格通常在每月149美元至699美元之间。根据KFF的民调,约一半的GLP-1用户表示这些药物对他们来说难以负担。Medicare的这项试点计划为符合条件的受益人提供了一个可预测的固定共付额,且不会随剂量增加而上涨。
试点计划的资格标准基于体重和健康状况:申请人需拥有27或更高的身体质量指数(BMI),并伴有心脏病、糖尿病前期等健康问题;或BMI达到35或更高。根据美国疾病控制与预防中心(CDC)的数据,约40%的美国成年人属于临床肥胖(BMI 30或更高)。CMS估计,2020年约有1400万Medicare受益人超重或肥胖,但实际使用人数将决定计划的最终成本。
该计划并非自动生效。受益人需要通过医生提交事先授权申请,处方将发送至CMS承包商Humana管理的中央系统。值得注意的是,医生无需注册为Medicare提供者即可开具处方或提交事先授权。已因2型糖尿病、心血管疾病等适应症服用GLP-1药物的受益人,应继续通过其常规Part D计划以原价获取药物;若已因减肥服用GLP-1,则需医生证明在开始治疗时符合试点计划的临床标准。
50美元的共付额不计入Part D免赔额,也不计入每年2100美元的自付上限。此外,低收入补贴(Medicare Extra Help)受助人不能将该项援助用于GLP-1 Bridge计划覆盖的药物。库班斯基指出:“目前尚不清楚Bridge模式的成本,但很可能每年增加数十亿美元的额外支出。”
川普政府最初提出两阶段方案:先实施六个月的Bridge计划,随后转向由保险公司承担成本的长期计划。但由于截至4月截止日期,没有足够多的保险公司自愿签署长期计划,CMS宣布将Bridge计划延长至18个月。库班斯基表示,延长Bridge计划对Medicare而言“非常昂贵”,因为该计划大幅补贴了药物成本。CMS尚未公开成本预测,但KFF此前估计,如果广泛使用,年费用可能高达数十亿美元。
该试点计划覆盖的具体药物包括:Wegovy片剂和注射剂、Zepbound KwikPen注射笔以及Foundayo片剂。许多研究表明,停止使用GLP-1药物的人往往会恢复减掉的体重。库班斯基补充说:“这只会增加额外成本,我们不知道具体多少,因为他们没有披露。”这项试点计划旨在为2028年可能启动的长期计划“搭建桥梁”,但长期计划能否实现仍是未知数。
《美华快报》根据NPR News综合报道。

评论
加入讨论
请登录后发表评论
还没有评论
登录成为第一个评论的人。